O HPV (ou papilomavírus humano) é o vírus responsável por cerca de 98% dos casos de câncer de colo de útero.
É um vírus sexualmente transmissível, que pode ser contraído não só na relação com penetração, mas também no contato entre peles e mucosas. Na maioria das vezes não provoca sintomas, e difunde-se amplamente entre a população sexualmente ativa, estimando-se que até 80% das mulheres terão contato com o vírus durante a vida.
Existem mais de 100 tipos de HPV, sendo que cerca de 40 podem infectar a região genital. Destes, alguns são capazes de gerar as verrugas genitais (principalmente o 06 e o 11), e alguns são capazes de desencadear câncer de colo de útero, vagina, vulva, pênis e ânus (principalmente os subtipos 16 e 18).
Grande parte das infecções regridem espontaneamente, mas a persistência do vírus no trato genital pode causar lesões pré-cancerosas, e, estas, se não tratadas, podem evoluir para o câncer.
Sintomas
Alguns subtipos de HPV podem levar a verrugas na vagina, na vulva, no períneo ou no ânus (leia mais sobre verrugas genitais aqui).
A grande maioria das infecções, porém, é assintomática.
Tanto o homem quanto a mulher podem estar infectados pelo vírus sem manifestar qualquer alteração. Por isso é tão importante rastrear essas infecções na consulta ginecológica de rotina.
Diagnóstico:
O diagnóstico da infecção por HPV e das lesões precursoras de câncer pode ser realizado através dos seguintes exames: citologia oncótica, DNA-HPV e colposcopia.
A citologia é a conhecida prevenção. Este método, estabelecido pelo médico Papanicolau (daí o nome) em 1943, consiste na coleta e avaliação de células do colo uterino, buscando alterações microscópicas sugestivas de lesão por HPV.
No mesmo material da citologia, podemos fazer o exame de DNA-HPV, que avalia se há efetivamente a presença do vírus, e se trata-se de subtipos de alto risco oncogênico, ou seja, aqueles que têm capacidade de evoluir para um câncer.
Caso a citologia venha com alguma alteração sugestiva de HPV, ou se o teste de DNA-HPV evidenciar estes subtipos de alto risco (principalmente o 16 e o 18), ou ainda se durante o exame sua ginecologista julgar necessário, pode ser realizada a colposcopia, que é a inspeção do colo com lente de aumento e uso de reagentes químicos (como ácido acético e iodo), que evidenciam áreas sugestivas de ação do vírus, e guiam a coleta de biópsias nessas regiões.

Evolução da doença:
Cerca de 90% das infecções por HPV regridem espontaneamente em até 2 anos.
As que persistem no organismo e são causadas pelos subtipos oncogênicos, podem levar a mudanças celulares que vão evoluindo gradualmente até chegar no câncer invasor.
Essas primeiras mudanças são as lesões intraepiteliais de baixo grau (LIEBG ou LSIL), que correspondem nas biópsias ao NIC I (neoplasia intra-epitelial cervical grau I). Estas lesões também podem regredir espontaneamente, mas precisam de um acompanhamento mais próximo. A julgar pelos tipos de HPV presentes, pela idade e situação imunológica da mulher, sua ginecologista irá definir a necessidade de exames adicionais como colposcopia e biópsia, e a periodicidade com que estes exames deverão ser repetidos.
As lesões de baixo grau podem evoluir para lesões intraepiteliais de alto grau (LIEAG ou HSIL), que correspondem nas biópsias ao NIC II ou NIC III (neoplasia intra-epitelial cervical grau II ou III). Nestes casos, é mandatória a realização de colposcopia, e, se confirmados os achados, é indicada a retirada da lesão, geralmente através de cirurgia de alta frequência (CAF).
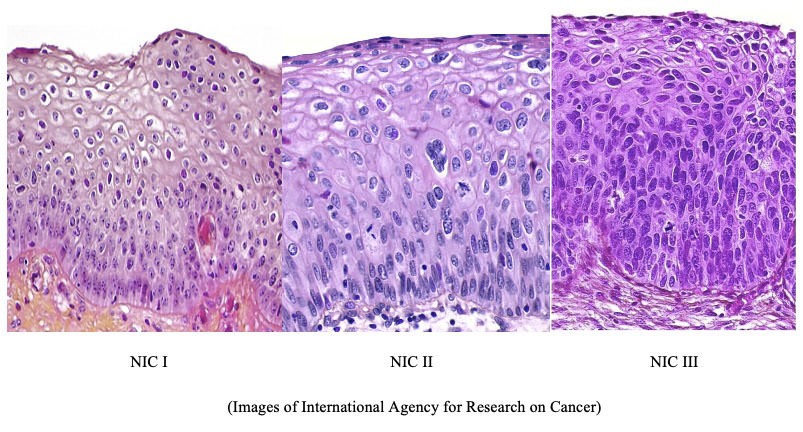
Casos não tratados de lesões de alto grau podem evoluir para câncer invasivo, que já exige um tratamento muito mais invasivo, como cirurgia, quimioterapia ou radioterapia, a depender do estágio em que é diagnosticado.
A importância do acompanhamento ginecológico de rotina é justamente diagnosticar e tratar estas lesões na fase pré-malignas, interrompendo a evolução da doença.
Prevenção
Vacina – a vacina disponível no Brasil protege contra 04 subtipos de HPV: o 6 e o 11, que são os dois maiores responsáveis pelas verrugas genitais; e o 16 e o 18, que são os mais relacionados ao câncer de colo.
Atualmente ela é administrada gratuitamente pelo SUS para:
- meninas de 9 a 14 anos,
- meninos de 11 a 14 anos,
- mulheres imunossuprimidas de 9 a 45 anos,
- e homens imunossuprimidos de 9 a 26 anos.
Fora destas faixas etárias, a vacinação pode ser realizada na rede privada.
Uso de preservativo – atividade sexual segura diminui a transmissão do vírus, além de prevenir outras doenças, como HIV, Hepatite B e Sífilis.
Avaliação ginecológica regular, por meio de exame físico e coleta de material cervical é a principal forma de diagnosticar e tratar a infecção antes que ela evolua para casos graves.
No Grupo Elas temos profissionais altamente capacitadas para avaliação e tratamento das infecções pelo HPV em todos os seus estágios.